ペースメーカーの役割と効果

- 危険な遅い脈の代わりに心臓を打たせる(ペースメーカー)
脈が遅くて、失神・ふらつきなどがある場合に、電気パルスで脈を補う。 - 危険な早すぎる脈を止める(ICD、CRTD)
心室の拍動が速すぎて、失神などがある場合に、電気ショックで止める。 - 心不全の補助として心臓の収縮を助ける(CRTP、CRTD)
心臓の収縮のタイミングがずれている場合に、同期させて収縮力を改善する。
ペースメーカーが必要な不整脈の診断
- 症状:失神、頻回のふらつき
- 心電図検査:心電図、ホルター心電図、携帯型心電計、植え込み型心電計
- 脈拍測定機器:脈拍計、血圧計
ペースメーカーの構造
- 本体:金属内に、電池やコンピュータを内蔵する。
- リード:心臓の信号を本体に送り、本体からの電気パルスを心臓に伝える。
ペースメーカーの種類と機能
- 通常のペースメーカー:心臓が自分で打たない時に代わりに打たせる。
- ATP:心室頻拍などの危険な不整脈を安全な電気パルスで止める。
- 植え込み型除細動:心室細動などの致死的不整脈を電気ショックで止める。
*マイクラ:本体と電極が一体となった、最も小さいペースメーカー。
*MRI対応:MRI撮影が出来るペースメーカー。MRI撮影が出来る施設は、限られている。
ペースメーカー植え込み術
- 植え込み手術
- 左上胸部の局所麻酔と切開
- 心臓へのリードの挿入と固定
- 左胸部のポケットに本体の留置
- 手術時間は1-2時間
- 入院は通常 4泊5日
- 費用は高額医療費の自己負担限度額の範囲
- ペースメーカー手帳:ペースメーカーの種類、設定などを記載
- 身体障害者の認定:医療費補助など
ペースメーカー外来

- 問診:症状、治療中の病気、内服薬などを聞く
- 心電図:心電図診断と、電気パルスの出方・伝わり方を確認
- 胸部レントゲン:心臓、肺の正常/異常や変化をチェック
- ペースメーカーチェック
- イベント確認:不整脈が発生した時の心電図記録を確認。
- 電池寿命:残りの電池寿命を確認し、必要なら電池交換をする。
- プログラムのチェック:適切なプログラムで動いているのを確認。
- 設定のチェック:電気パルスの強さ/幅などが適切かチェック。
- リードのチェック:断線の無いのを確認
- 生活指導
- 生活と不整脈:運動時や他の生活状態で、不整脈が出ているかチェック
- 電磁干渉:ペースメーカーの誤作動が生じる電流、磁場の状況を説明
- 自動車運転:危険な不整脈出る場合の運転禁止
- 心不全:ペースメーカーの機能で、心不全の程度をモニターできる。
*電池交換:本体を交換するのみ。、通常は 3泊4日。
遠隔モニタリング
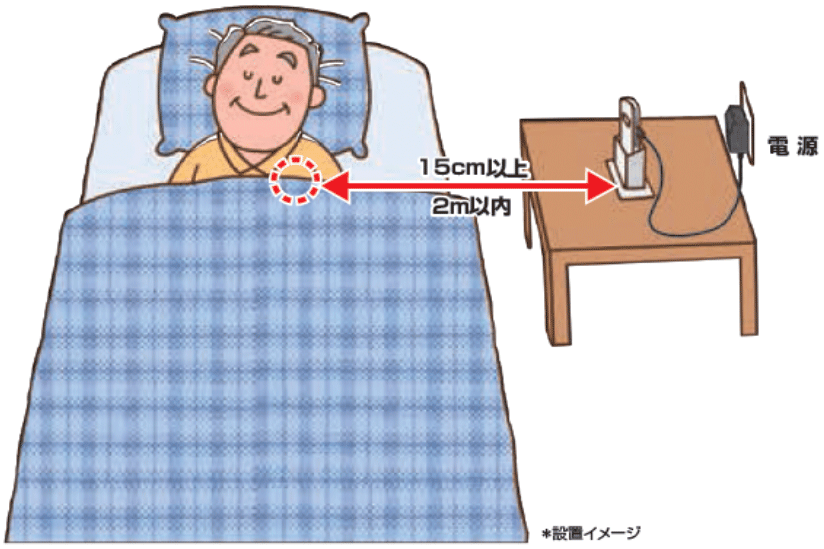
- 自宅の居室に送信機を置くと、定期的にデータを病院に送り、医師がチェックできる。異常があれば受診をして頂く。
- 通常のペースメーカーメーカー外来は半年に1回だが、遠隔モニタリングを装備すると、1年に1回で良い。


