血圧の目標は人によって違う
からだの状態に合わせた血圧管理が大切
今年、高血圧治療のためのガイドラインが改訂されました1)。いつになくマスコミで取り上げられたせいか、しばしば高血圧治療に関するお問い合わせをいただきます。
注目すべき点のひとつは、診察室での血圧だけでなく“家庭血圧”をコントロールする基準が取り上げられていること、もうひとつは、高血圧の診断ラインのほかに“降圧目標”が示されていることです。
♥ 本当の高血圧の一歩手前、“正常高値血圧”と“高値血圧”も掲載
あなたは、家で日々血圧を測っていますか?
「高血圧診療ガイドライン20191)」では、従来の血圧レベルの分類法を変え、「高血圧とまではいかないが血圧高め(正常高値血圧・高値血圧)というカテゴリーを設けています。正常高値血圧は「高血圧の一歩手前で、注意が必要なレベル」で、高血圧予備軍の段階です。他の危険因子が重なった場合、本当の高血圧と同じくらいのハイリスク群となります。“予備軍”のレベルで血圧の管理を始めることは、生命予後を改善する第一歩であり、注意喚起の意図があると思われます。
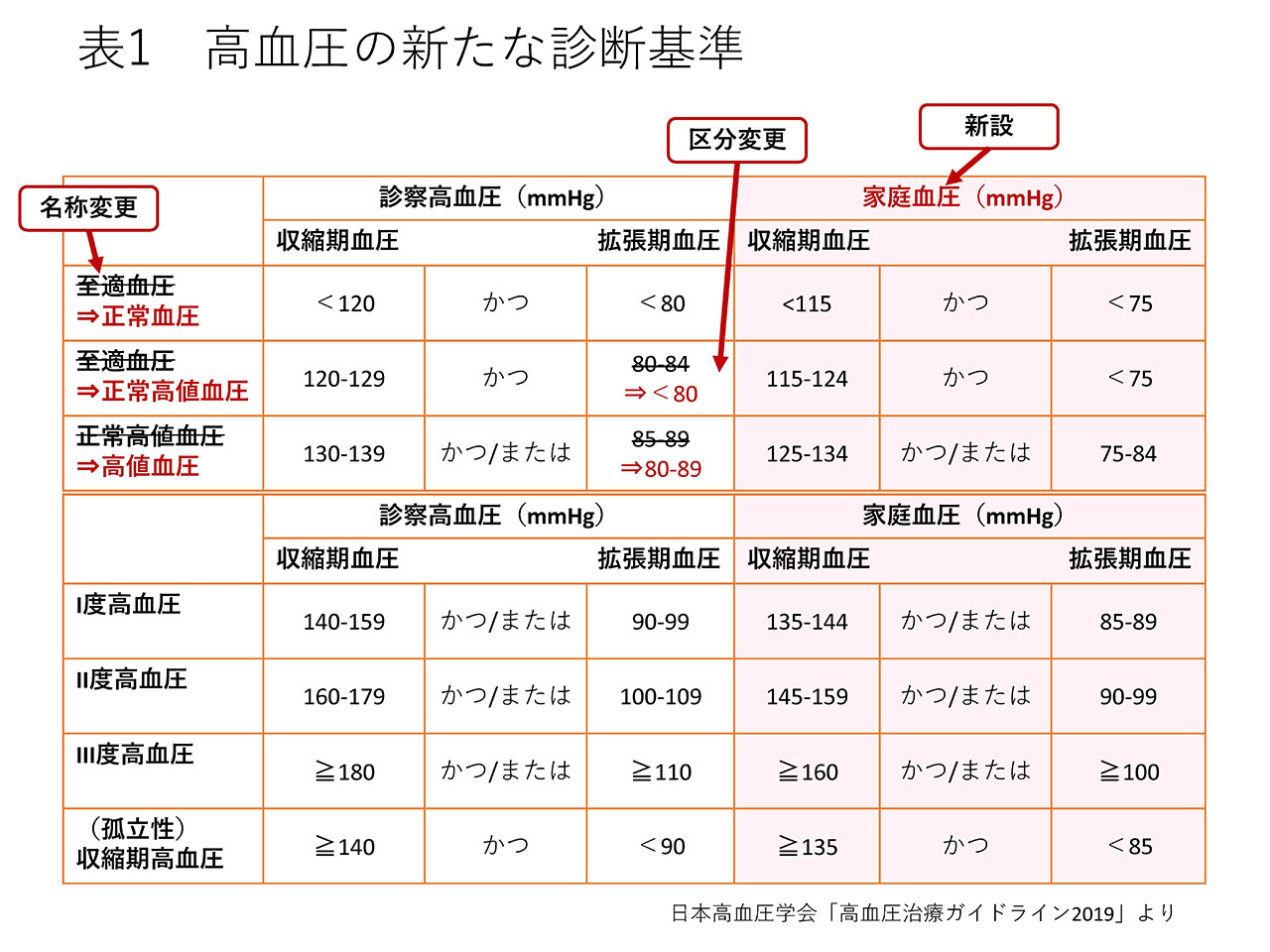
新ガイドラインのもう一つの特徴は、診察室での血圧だけでなく家庭血圧の基準も明記していることです。新ガイドラインでは、特殊な環境で測る診察室での血圧よりも、家庭血圧の方をより重視するとされています。
家庭血圧は、朝夕に測るのが理想ですが、仕事や生活の中でまめに測るのはなかなか困難です。できれば朝起きたときなど、基本的には同じ時間に測るようにして、ときどきは昼や夜など違う時間に測ってみると、自身の傾向が把握できてよいと思います。
♥ 「血圧を下げる目標(降圧目標)」も示されました
さらに新ガイドラインでは、「高血圧の診断基準」とともに脳心血管病を予防するための「降圧目標(血圧をどこまで下げるべきか)」(表2)が示されています1)。
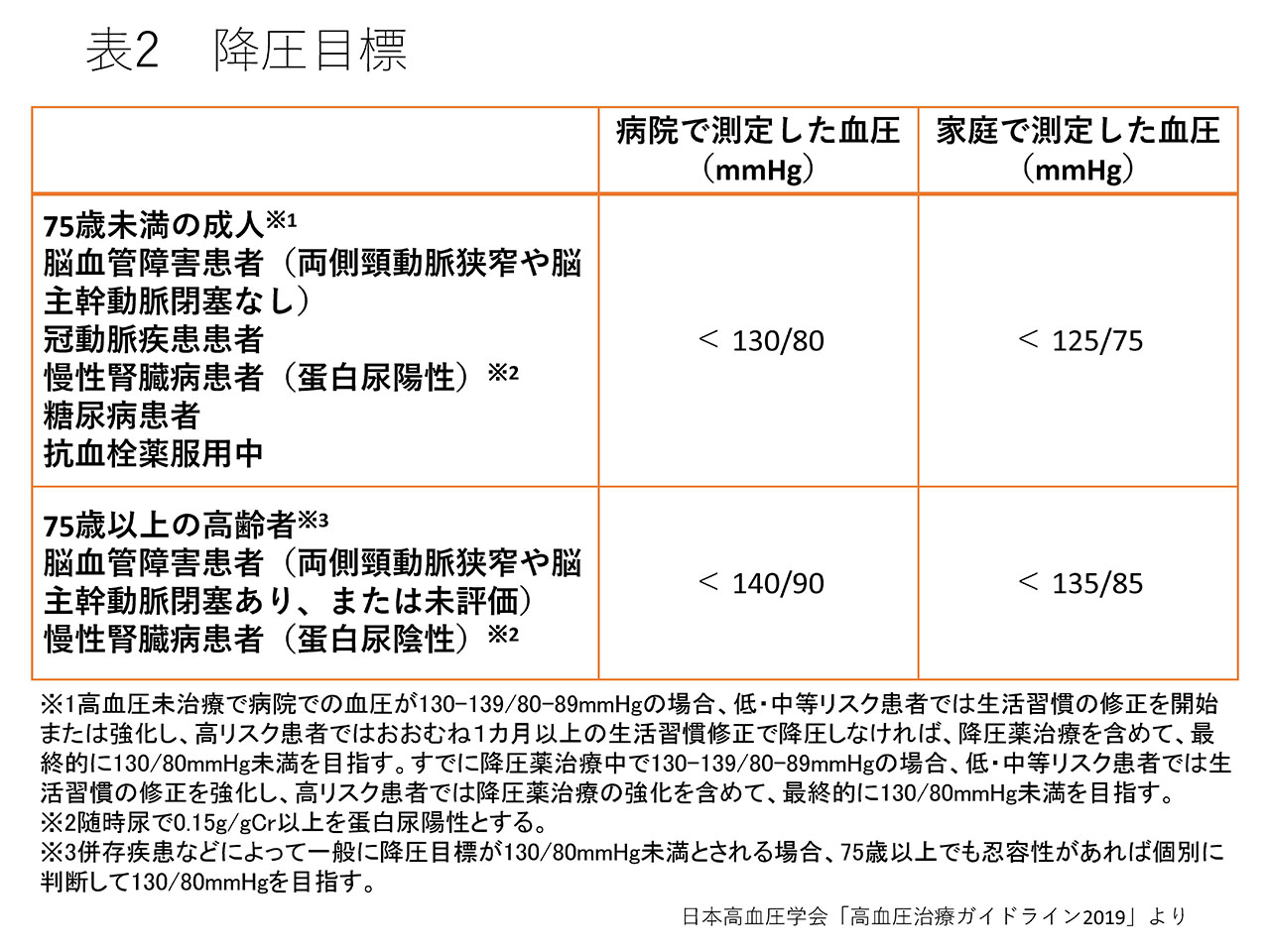
年齢(75歳)、糖尿病、脳心血管や腎臓などのリスクを持つ人とリスクが低い人とを分けて、血圧をどこまで下げたらよいかが示されています。この降圧目標値は目安であり、個々の状態や併存疾患などによって医師が判断して最終的に決定します。
♥ なぜ高血圧は治療しなければならないか
血圧はなぜ適正に保たれなければならないのでしょうか。
- 第1に、「体内で臓器がうまくはたらき、からだ全体が快適に動くため」。
- 第2に、「脳卒中や心筋梗塞などの脳心血管病を予防するため」。
太古には飢餓や外傷による出血のリスクから、人体は常に血圧が急激に下がる危険にさらされていました。このため、体内には「急に血圧が低下した事態」に備えて血圧を上昇させるための機能がいくつも備わっています。この数世代で人類の生活は急激に豊かとなり、血圧低下のリスクも減りました。しかし「低血圧対応」から「高血圧対応」に数世代でからだを転換させることなどできません。安全で豊かな生活を手に入れた現代人は、こうして高血圧という病態に悩むようになりました2-3)。(2017年12月および2018年1月のこのコラムにも詳しく説明しています。)3-4)
次項では、自身の降圧目標(血圧をどこまで下げるべきかの目標)についてさらに掘り下げてみましょう。
もっと知りたい方へ
クスリを始める前にやることがある、最近の高血圧治療
■ 月1回の診察時の血圧より、家庭血圧こそが重要
図1は、早朝の家庭血圧と病院の診察室での血圧の組み合わせと心血管リスクの関係を表したものです4)。
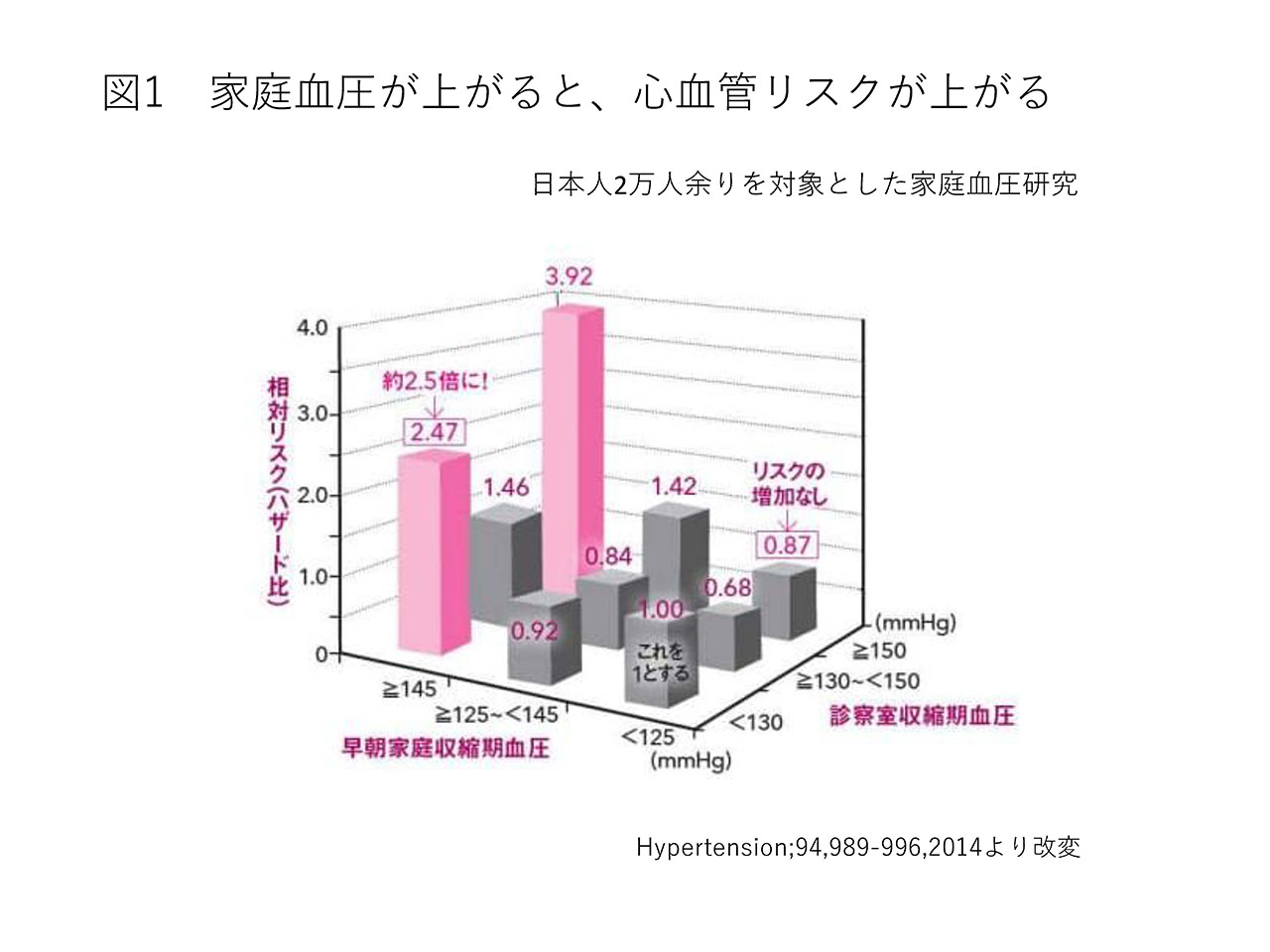
ここからわかることは、「月1回程度の診察室での血圧が安定していたからといって安心してはいけない」ということです。早朝の家庭血圧を125mmHg未満、診察室での血圧を130mmHg未満にしたときの心血管イベントリスクを1とすると、診察室血圧が130mmHg未満でも、早朝家庭血圧が145mmHg以上の時はリスクが2.5倍になりました。両方とも高い場合、リスクはなんと4倍近く!一方、早朝家庭血圧が125mmHg未満と高くない場合は、診察室で血圧が150mmHg以上と高くてもリスクは増加しないことがわかります。
日々の自宅での血圧測定が重要視される理由がここにあります。こうした根拠を踏まえ、今年日本高血圧学会から発表された新しいガイドラインでは、家庭血圧の基準も併せて記載されました(表1)1)。
■ “まず生活習慣の是正”が、高血圧治療の考え方
中高年の高血圧のほとんどは、原因が特定できない「本態性高血圧」です。高血圧の原因の数%に腎血管性高血圧や副腎腫瘍など何らかの病態が原因の「二次性高血圧」があります。二次性高血圧は主に若年者に多く、原因を取り除けば高血圧は治ります。
一方、本態性高血圧には生活習慣が大きく影響しています。逆に言えば、生活習慣を変えることでうまく血圧をコントロールし、適正なレベルに保つことが可能な場合も少なくありません。
最近の高血圧治療では、診察室で1回血圧を測って高ければ、“はい、薬をどうぞ”、とはなりません。表3にあるように、初期治療としては、薬を始める前に生活習慣の是正から始まります。

緊急性があれば早期に薬が処方されますが、通常はまず“家庭での血圧”を少なくとも2-3週間記録をすることを勧められるでしょう。生活習慣の是正として挙げられるのは、主に以下の6点です。
- 塩分制限
- 肥満の是正
- 節酒
- 過度の運動
- ストレス
- 喫煙
血圧のレベルや病態のレベルに応じ、1ヶ月、3ヶ月あるいは6ヶ月後に再評価します。十分な結果が得られていない場合には、さらなる生活習慣の是正を勧められ、この時点で必要と判断された場合に、ようやく薬物治療開始となります。
最近では、睡眠障害や睡眠時無呼吸症候群、極度のストレスや自律神経障害などと高血圧との関連が指摘されています。また、“食塩感受性”が高い患者さんには、塩分の臓器への直接障害の可能性も考慮しなければなりません。一方で、睡眠時無呼吸を治療したら薬がいらなくなった、という患者さんもいらっしゃいます。このように、一口で高血圧といっても様々な状況があり、一元的に説明できるものではありません。病態に合わせて考える必要があるのです。
高血圧は日本でもっとも患者数が多い生活習慣病で、少なくとも成人の半数は高血圧とも言われています5)。しかし、痛くもかゆくもなく、気づかないうちにからだを蝕むことから“サイレント・キラー”の異名があります。簡単に血圧管理できるアプリもありますので、ぜひ家庭血圧の測定を習慣にしてみてはいかがでしょうか。
参考文献:
- 高血圧治療ガイドライン2019
- 伊藤貞嘉.日本医師会雑誌.第142巻・特別号(1)「高血圧診療のすべて」、Ⅳ.臓器障害の病態と臓器連関.2013
- Ito et al. Hypertension Research. 2009; 32, 115–121
- Hypertension; 94,989-996,2014
- 厚生労働省 平成29年「国民健康・栄養調査」


